Bientraitance en maison de retraite : de quoi parle-t-on vraiment ?
Quand on confie un parent à un établissement d'hébergement, une question revient toujours : sera-t-il bien traité ? La bientraitance en maison de retraite va bien au-delà de l'absence de maltraitance - et c'est là que beaucoup se trompent. Parler de bientraitance maison de retraite, c'est évoquer une philosophie de l'accompagnement. Pas un joli mot sur une plaquette. Une démarche active, quotidienne, qui place le résident au centre de chaque décision.
Le terme a émergé dans les années 2000, porté par la Haute Autorité de Santé (HAS) et l'ancienne ANESM. Concrètement, la bientraitance se définit comme une culture partagée du respect de la personne, de son histoire, de sa dignité et de sa singularité. Elle ne se résume pas à "ne pas faire de mal". Elle engage chaque professionnel à faire activement le bien, chaque jour, dans chaque geste. C'est exigeant - et parfois épuisant, il faut le dire.
Côté cadre légal, les bases sont solides. La loi du 2 janvier 2002 a reconnu les droits fondamentaux des usagers dans les établissements médico-sociaux. Depuis, les recommandations se sont multipliées, les outils se sont affinés. Un EHPAD qui s'engage dans cette voie ne se contente pas de cocher des cases - il transforme en profondeur sa culture d'établissement.
Mais attention : la bientraitance n'est jamais acquise. Jamais. Une équipe peut glisser vers des automatismes déshumanisants sans même s'en apercevoir. D'où la nécessité de repères clairs, d'outils concrets et d'une vigilance permanente.
Les principes fondamentaux de la bientraitance
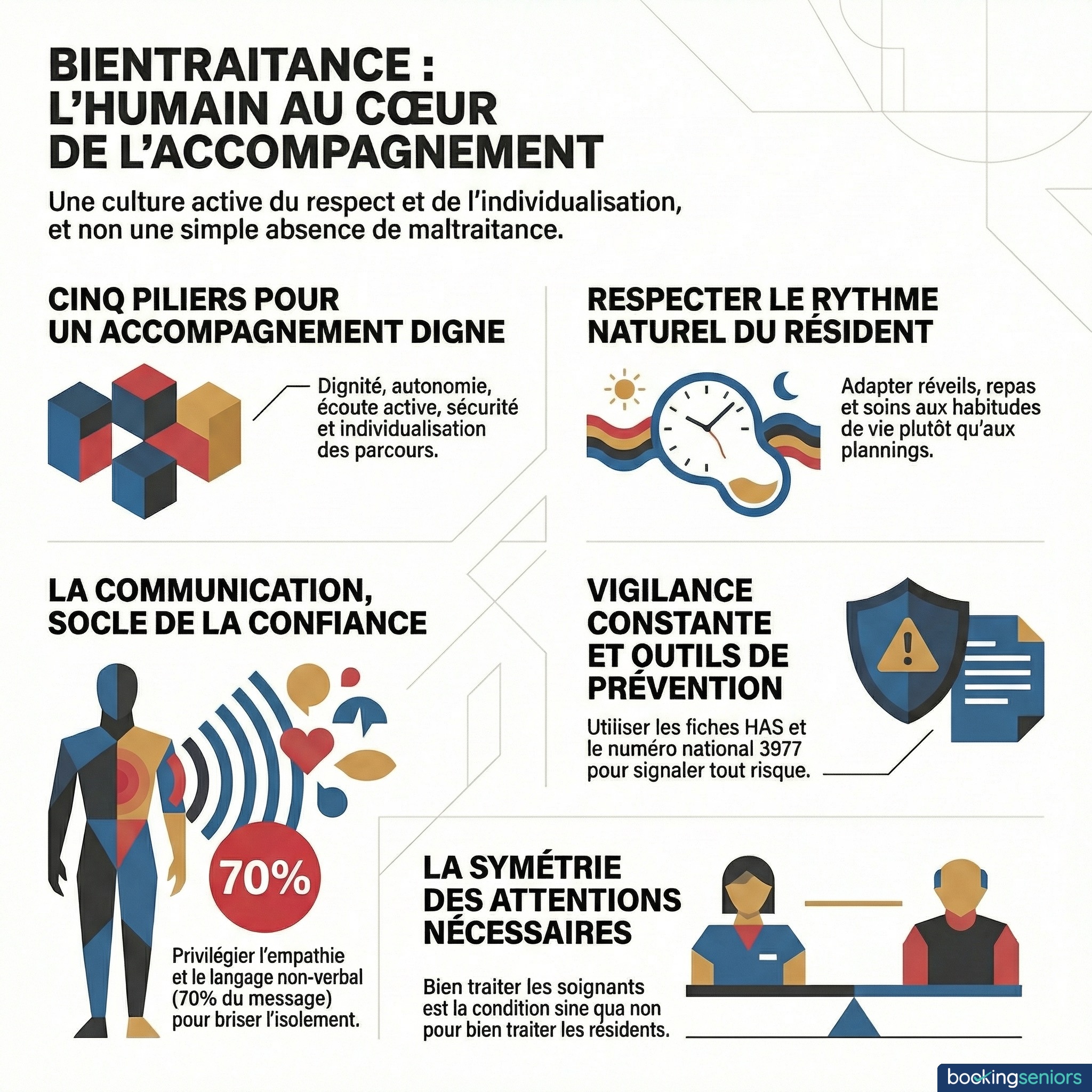
Cinq grands principes de bientraitance structurent la démarche en établissement. Les voici, dans l'ordre où ils viennent naturellement.
Le premier - et sans doute le plus évident - c'est le respect de la dignité. Chaque résident reste une personne à part entière, avec son vécu, ses goûts, ses pudeurs. Frapper avant d'entrer dans sa chambre, l'appeler par son nom et non par son numéro de lit, respecter son intimité pendant la toilette. Des gestes simples, oui. Mais qui font toute la différence.
Le deuxième, c'est l'autonomie. Même quand les capacités déclinent, chaque personne âgée a le droit de choisir. L'heure de se lever. Ce qu'elle mange quand c'est possible. Participer ou non à une activité. La bientraitance, c'est résister à la tentation de tout décider "pour le bien" de l'autre - et avouons-le, cette tentation est forte quand on veut bien faire.
Troisième pilier : l'écoute. Pas l'écoute polie et distraite qu'on pratique parfois machinalement, mais une véritable écoute active. Celle qui prend le temps de comprendre ce que la personne exprime - y compris quand les mots manquent. Un regard, une crispation, un refus de manger : tout est communication.
La sécurité forme le quatrième principe. Garantir un environnement sécurisé sans transformer l'établissement en forteresse, voilà tout l'enjeu. Prévention des chutes, prévention des fugues - mais sans sacrifier la liberté d'aller et venir. Un équilibre délicat.
Et puis l'individualisation. Chaque résident a un parcours unique. La bientraitance refuse le "taille unique" et exige de personnaliser l'accompagnement, du projet de vie jusqu'aux petites habitudes du quotidien.
Le bien-être des résidents au quotidien
À quoi ressemble une journée bientraitante en maison de retraite ? Elle commence par un réveil respectueux du rythme de chacun. Pas de lever collectif à 6h30 pour arranger le planning des équipes. Si Madame Martin est une couche-tard qui aime dormir jusqu'à 9h, on adapte. Point.
Le petit-déjeuner, un moment clé. Proposer un choix - même limité - entre café et thé, tartine ou biscottes, confiture de fraise ou de mûre, c'est déjà de la bientraitance. Ça semble anecdotique ? Pour quelqu'un qui a perdu la maîtrise de presque tout dans sa vie, ces micro-choix sont précieux. Vraiment précieux.
La toilette concentre des enjeux forts de bien-être des résidents. C'est un moment d'intimité absolue, où la personnalisation des soins prend tout son sens. Respecter la pudeur. Maintenir un dialogue pendant le soin. Proposer des produits que la personne aimait utiliser chez elle. Autant de façons de préserver l'identité de chacun - et on sous-estime souvent à quel point ce type de détail compte.
Les animations en maison de retraite jouent un rôle central. On ne parle pas de simple divertissement. Les activités sociales adaptées - ateliers mémoire, jardinage thérapeutique, musicothérapie, sorties encadrées - maintiennent le lien social, stimulent les capacités cognitives et donnent un sens aux journées. C'est du soin, en fait. Du soin déguisé en plaisir.
Les repas rythment la vie collective. Un effort sur la présentation, des menus variés qui tiennent compte des régimes et des préférences culturelles, une ambiance calme sans télévision hurlante. Ce sont des marqueurs très concrets de la qualité de prise en charge.
Il y a aussi tout ce qui ne se planifie pas. Le sourire spontané, la main posée sur l'épaule, la blague échangée dans le couloir. La bientraitance se niche dans ces interstices.
Communication empathique et écoute active des résidents
La communication empathique est probablement le socle le plus invisible - et le plus déterminant - de la bientraitance. Un professionnel bientraitant ne parle pas "à" la personne, il parle "avec" elle. La nuance est immense.
L'écoute active des résidents commence par quelque chose de simple, presque banal : la disponibilité. Se mettre à hauteur, croiser le regard, poser son téléphone, accorder du temps sans regarder sa montre. Reformuler pour vérifier qu'on a bien compris : "Si j'entends bien, vous aimeriez qu'on prévienne votre fille avant la visite du médecin ?"
Avec les résidents atteints de troubles cognitifs - Alzheimer, démences apparentées - les techniques de communication doivent s'adapter. Phrases courtes. Voix posée. Pas de questions à choix multiples qui génèrent de l'anxiété. Privilégier le toucher rassurant quand la parole ne passe plus. Et respecter les silences, même quand ils mettent mal à l'aise.
La communication non-verbale représente, selon les études, plus de 70% du message. Autrement dit : un soignant pressé qui soupire en entrant dans la chambre communique bien davantage que ses mots. À l'inverse, une posture ouverte, un visage souriant et un ton chaleureux créent immédiatement un climat de confiance.
Parlons des mots, justement. Dire "On va manger" au lieu de "Vous souhaitez passer à table ?" infantilise. Dire "Ne bougez pas !" au lieu de "Je reviens vous aider dans un instant" génère de l'angoisse. Chaque mot compte. Ce sont parfois ces détails-là qui séparent une attitude bientraitante d'une attitude maltraitante.
Les espaces de parole formalisés - groupes d'expression, questionnaires de satisfaction, conseils de vie sociale - complètent l'écoute individuelle. Ils permettent aux résidents de s'exprimer sur le fonctionnement de l'établissement et, surtout, de peser sur les décisions qui les concernent.
L'autonomie des personnes âgées en établissement
Préserver l'autonomie des personnes âgées en maison de retraite, c'est un exercice d'équilibriste permanent. Le risque zéro n'existe pas. Et vouloir l'atteindre conduit fatalement à restreindre les libertés. Interdire à une résidente de marcher seule parce qu'elle pourrait tomber, c'est peut-être la protéger. Ou peut-être accélérer sa perte d'autonomie. Qui tranche ? Pas de réponse facile.
Le projet personnalisé est l'outil central de cet équilibre. Co-construit avec le résident et sa famille, il fixe les objectifs de l'accompagnement en fonction des capacités réelles de la personne - pas des peurs de l'institution. On le révise régulièrement, parce que les capacités évoluent. Parfois vite, d'ailleurs.
La liberté de choix s'exerce partout. Choix des vêtements, choix de rester dans sa chambre ou de descendre au salon, choix des activités, choix des visiteurs, choix de refuser un soin dans certaines limites. Le respect des choix est un indicateur direct de bientraitance - un des plus fiables, en réalité.
Maintenir les capacités existantes est une priorité absolue. Si un résident peut encore se brosser les dents seul, même lentement, même imparfaitement, il faut le laisser faire. La tentation de "faire à sa place" pour aller plus vite est un piège classique. J'ai envie de dire : le piège le plus fréquent. La surprotection, aussi bienveillante soit-elle, est une forme de maltraitance passive que beaucoup ignorent.
Le maintien du lien avec l'extérieur participe de l'autonomie. Sorties accompagnées, appels téléphoniques, visites de la famille sans restriction horaire excessive - autant de fils qui relient le résident au monde et à sa vie d'avant. D'ailleurs, certaines familles explorent des solutions complémentaires comme le maintien à domicile pour préserver au maximum cette autonomie.
Les repères et outils pour garantir la bientraitance
La bientraitance ne se décrète pas - elle s'outille. La HAS a publié quatre fiches repères pour le déploiement de la bientraitance en ESSMS (établissements et services sociaux et médico-sociaux), qui constituent le socle méthodologique de référence.
Première fiche : le résident comme co-auteur de son parcours. Deuxième : la qualité du lien entre professionnels et personnes accompagnées. Troisième : l'environnement et le cadre institutionnel. Quatrième : l'évaluation et l'amélioration continue des pratiques. Quatre fiches, un seul fil rouge : la bientraitance se construit méthodiquement, pas à l'intuition.
La charte de bientraitance est un document fondateur dans chaque établissement. Elle formalise les engagements concrets : respect de l'intimité, droit à l'information, liberté de circuler, participation aux décisions. Affichée, expliquée, elle doit vivre au-delà du cadre réglementaire. Sinon, ce n'est qu'un poster de plus dans le hall d'accueil.
En pratique, comment vérifier ? Les grilles d'analyse des pratiques permettent des auto-évaluations régulières. Chaque service passe au crible ses habitudes. Les horaires imposés sont-ils justifiés ? Les portes des chambres sont-elles fermées pendant les soins ? Les résidents sont-ils consultés sur les menus ? Des questions simples, mais qui révèlent souvent des marges de progression considérables.
Les comités bientraitance, quand ils existent, fonctionnent comme de véritables moteurs de changement. Composés de soignants, de cadres, parfois de familles et de résidents, ils analysent les situations problématiques et proposent des actions correctives. Certains établissements organisent des "revues de bientraitance" tous les trimestres - une bonne pratique qui mériterait d'être généralisée.
Le projet d'établissement intègre désormais systématiquement un volet bientraitance. C'est le document stratégique qui fixe les orientations sur cinq ans et les moyens mobilisés. Les protocoles de soins, les procédures d'accueil, les guides de bonnes pratiques - tout en découle directement.
Prévention de la maltraitance et culture de bientraitance
La prévention de la maltraitance est indissociable de la promotion d'une culture de bientraitance. Les deux faces d'une même pièce. Si on ne nomme pas les risques, on ne peut pas les prévenir.
La maltraitance en établissement prend des formes variées - et toutes ne sont pas spectaculaires, loin de là. La maltraitance physique (coups, contention abusive) est la plus visible. Mais soyons lucides : la maltraitance psychologique (infantilisation, humiliation, ignorance), financière (détournement de biens), médicamenteuse (sur-sédation pour "avoir la paix") ou la simple négligence (oubli de sonnette, repas froid, changes insuffisants) sont bien plus courantes. Et bien plus insidieuses.
Repérer les signes d'alerte est l'affaire de tous. Familles, soignants, bénévoles - chacun a un rôle. Un résident qui se replie, qui refuse de manger, qui sursaute quand un soignant entre, qui présente des bleus inexpliqués : autant de signaux faibles qui méritent attention. Il ne s'agit pas de devenir paranoïaque, mais d'ouvrir les yeux.
Le numéro 3977, c'est le numéro national d'écoute pour les personnes âgées et handicapées victimes de maltraitance. Gratuit et confidentiel, il oriente vers les dispositifs locaux. Chaque famille devrait le connaître. Chaque professionnel aussi.
Les dispositifs de signalement internes - fiches d'événements indésirables, référents bientraitance - doivent être accessibles et non-punitifs. Un soignant qui signale une situation à risque ne "dénonce" pas un collègue. Il protège un résident. Cette distinction est capitale pour créer un vrai climat de confiance au sein des équipes.
L'enjeu de fond, c'est de passer d'une logique réactive (sanctionner après les faits) à une logique préventive. Analyser les facteurs de risque institutionnels - sous-effectif, épuisement professionnel, turnover élevé, formation insuffisante - permet d'agir en amont. La maltraitance prospère dans les organisations qui vont mal. C'est documenté, étudié, et pourtant encore trop souvent ignoré.
Les acteurs de la démarche de bientraitance
La bientraitance n'est pas l'affaire d'un seul métier. Elle engage toute la communauté qui gravite autour du résident.
La direction donne le ton. C'est indéniable. Un directeur qui place la bientraitance en tête de ses priorités, qui dégage du temps pour la formation, qui favorise les échanges entre équipes, crée les conditions du changement. Sans portage institutionnel, les meilleures intentions restent lettre morte - on l'a vu dans trop d'établissements.
Les soignants - aides-soignants, infirmiers, médecins coordonnateurs - sont en première ligne. Ce sont eux qui, dans le geste du soin quotidien, incarnent la bientraitance. Ou la trahissent, quand les conditions se dégradent. Leur engagement est d'autant plus remarquable qu'ils exercent souvent dans des conditions difficiles : sous-effectif, cadences soutenues, charge émotionnelle lourde.
Psychologues, ergothérapeutes, animateurs, assistants sociaux - chacun apporte son expertise. Le psychologue accompagne les résidents en souffrance et soutient les équipes. L'animateur crée du lien social. L'assistant social facilite les démarches et oriente les familles. Des rôles différents, mais complémentaires.
Les familles et les proches ? Des partenaires essentiels, qu'on oublie trop souvent d'associer. Ils connaissent le résident mieux que quiconque et peuvent alerter quand quelque chose cloche. La bientraitance passe aussi par l'accueil réservé aux familles : des horaires de visite souples, une information régulière, une écoute sincère de leurs inquiétudes.
Le concept de symétrie des attentions mérite qu'on s'y arrête un instant. L'idée est simple, presque évidente : une institution ne peut pas être bientraitante avec ses résidents si elle maltraite ses salariés. Un soignant épuisé, mal considéré, en sous-effectif chronique ne pourra pas offrir un accompagnement de qualité. Prendre soin des équipes, c'est prendre soin des résidents. On le répète souvent. On ne l'applique pas assez.
Les résidents eux-mêmes sont acteurs de cette démarche. À travers les conseils de vie sociale, les enquêtes de satisfaction, les échanges informels, ils participent à définir ce qui est bientraitant pour eux. Parce qu'au fond, eux seuls peuvent dire si l'accompagnement leur convient vraiment.
La formation des professionnels à la bientraitance
La formation est le levier le plus puissant pour ancrer la bientraitance dans les pratiques. Pas une formation théorique de deux heures un mardi après-midi. Un vrai programme continu, ancré dans le réel.
La formation initiale des aides-soignants et des infirmiers intègre désormais la bientraitance. Mais souvent de manière trop conceptuelle, trop abstraite. C'est sur le terrain que tout se joue. Les formations continues permettent de travailler sur des situations concrètes : comment gérer un refus de soin ? Comment réagir face à un résident agressif ? Comment préserver la dignité lors d'un soin invasif ? Des questions que les professionnels se posent tous les jours.
Certaines approches ont fait leurs preuves. L'Humanitude, développée par Yves Gineste et Rosette Marescotti, repose sur quatre piliers - le regard, la parole, le toucher et la verticalité. La méthode Montessori adaptée aux personnes âgées mise sur l'autonomie et la valorisation des capacités restantes. La validation de Naomi Feil donne des clés pour communiquer avec les personnes désorientées. Trois approches différentes, un même objectif : reconnaître l'humanité de chaque résident.
L'analyse des pratiques professionnelles (APP) est un outil particulièrement efficace. En petits groupes, les soignants revisitent des situations vécues, identifient ce qui a fonctionné et ce qui pourrait être amélioré. Pas de jugement, pas de hiérarchie dans la salle. Juste une réflexion collective qui fait progresser tout le monde - y compris les plus expérimentés, d'ailleurs.
La supervision par un psychologue ou un intervenant extérieur aide les équipes à prendre du recul. Le quotidien en maison de retraite médicalisée expose à la souffrance, à la mort, à la frustration. Sans espace pour déposer tout ça, l'usure guette. Et avec l'usure, le risque de dégradation des pratiques.
L'organisation de formations continues régulières - pas seulement quand un incident survient - signale une institution qui prend la bientraitance au sérieux. Certains établissements y consacrent un budget dédié et libèrent du temps de travail. L'investissement se mesure directement en qualité d'accompagnement.
L'accompagnement personnalisé en EHPAD
L'accompagnement personnalisé est le contraire du "traitement de masse". En EHPAD, chaque résident a droit à un projet personnalisé partagé, co-construit entre l'équipe pluridisciplinaire, la personne accueillie et ses proches.
Ce projet commence par le recueil de l'histoire de vie. D'où vient cette personne ? Quel métier exerçait-elle ? Quels sont ses centres d'intérêt, ses habitudes alimentaires, ses rituels, ses peurs ? Ce travail de connaissance intime transforme un "patient" en personne. Monsieur Dupont n'est plus "la chambre 12" mais l'ancien menuisier qui adore le jazz et déteste qu'on le réveille avant 8h. Ça change tout.
La prise en compte des besoins évolue dans le temps. Un résident autonome à l'entrée peut perdre progressivement ses capacités. L'accompagnement doit s'ajuster en continu, sans attendre les crises. Les réunions pluridisciplinaires régulières - au moins trimestrielles - permettent de faire le point et d'adapter le projet. En théorie. En pratique, il faut pousser pour que ça se fasse vraiment.
L'approche centrée sur la personne, théorisée par Tom Kitwood pour les personnes atteintes de démence, s'applique en réalité à tous les résidents. L'idée force est que le comportement d'une personne est toujours significatif. Et que l'environnement institutionnel peut soit soutenir soit détruire le sentiment de soi. C'est une responsabilité considérable.
La mise en oeuvre concrète passe par des protocoles individualisés. La manière de réaliser la toilette, l'horaire des médicaments, le type d'activités proposées, l'aménagement de la chambre - tout peut être personnalisé si l'établissement s'en donne les moyens. Les structures qui réussissent sont celles qui ont compris une chose : la standardisation est l'ennemie de la bientraitance.
Les familles participent activement à cette personnalisation. Elles apportent des objets familiers, des photos, des repères du domicile. Elles informent l'équipe des habitudes de leur parent. Cette collaboration est précieuse, à condition qu'elle soit organisée et que la parole de chacun - y compris celle du résident, et c'est le plus important - soit entendue.
Bonnes pratiques pour les professionnels et les aidants
Quelques repères concrets, testés sur le terrain, qui changent réellement la donne au quotidien.
Pour les professionnels en établissement : toujours frapper et attendre avant d'entrer dans une chambre. Appeler la personne par son nom - celui qu'elle préfère. Se présenter à chaque interaction si le résident a des troubles de mémoire. Expliquer chaque geste avant de le faire. Ne jamais parler d'un résident devant lui comme s'il n'était pas là. Proposer plutôt qu'imposer. Des règles basiques, mais qui ne sont pas toujours respectées dans la réalité de terrain.
Pour les aidants familiaux : le premier conseil - et celui qu'on donne le moins - c'est de prendre soin de vous. L'épuisement des aidants est une réalité massive et sous-estimée. Les dispositifs de répit existent : accueil de jour, hébergement temporaire, plateformes d'accompagnement. Les groupes de parole entre aidants offrent un soutien psychologique irremplaçable. Et quand les situations se complexifient, notamment autour des questions de curatelle ou de protection juridique, informez-vous en amont plutôt que dans l'urgence.
La démarche d'amélioration continue est un pilier. Évaluer régulièrement, se remettre en question, accepter les retours critiques - même quand ça pique. Certains établissements utilisent des "patients traceurs" : on suit le parcours d'un résident de bout en bout pour identifier les points faibles. Un exercice révélateur, souvent dérangeant, toujours utile.
Le suivi des pratiques de bientraitance passe par des indicateurs concrets : nombre de contentions, taux de chutes, satisfaction des résidents et des familles, nombre de signalements, turnover du personnel. Ces données chiffrées viennent compléter l'observation qualitative et donner une image plus objective de la réalité.
L'engagement éthique de chaque professionnel se nourrit au quotidien. Ce n'est pas un concept abstrait qu'on range dans un tiroir après la formation. C'est décider, chaque matin, de considérer la personne en face de soi comme un sujet et non comme un objet de soin.
Ressources et contacts pour aller plus loin
La HAS (Haute Autorité de Santé) publie l'ensemble des fiches repères bientraitance, téléchargeables gratuitement sur son site. C'est le point de départ incontournable pour tout professionnel ou toute famille qui veut creuser le sujet. Depuis la fusion avec l'ANESM en 2018, c'est la HAS qui porte l'intégralité des recommandations pour le secteur médico-social.
Les ARS (Agences Régionales de Santé) proposent des ressources localisées : formations, guides régionaux, campagnes de sensibilisation. Certaines ARS ont développé des kits bientraitance complets à destination des établissements - celui de l'ARS Bretagne, par exemple, est particulièrement bien fait.
Le 3977 reste le numéro à connaître absolument. Ce service national recueille les signalements de maltraitance et oriente vers les aides locales. Il peut être appelé par les victimes, les familles, les professionnels, les bénévoles. Par tout le monde. N'hésitez pas à le noter.
Les associations jouent un rôle majeur dans cet écosystème. France Alzheimer accompagne les familles et forme les professionnels. L'AD-PA (Association des Directeurs au service des Personnes Âgées) promeut les bonnes pratiques managériales. Le Défenseur des droits peut être saisi en cas de non-respect des droits fondamentaux d'un résident.
Côté lecture, le guide "Bientraitance en EHPAD : repères pour la mise en oeuvre" publié par la HAS reste une référence solide. Les travaux de Michel Lemay sur la bienveillance institutionnelle ou de Philippe Coupechoux sur la vie en EHPAD offrent des perspectives complémentaires, humaines et parfois bouleversantes.
L'essentiel à retenir
- La bientraitance en maison de retraite est une démarche active, collective et continue - jamais un acquis définitif
- Cinq principes la structurent : dignité, autonomie, écoute, sécurité et individualisation
- Le bien-être des résidents se construit dans chaque geste du quotidien, du réveil au coucher
- La communication empathique et l'écoute active sont les fondations invisibles d'un accompagnement de qualité
- Préserver l'autonomie des personnes âgées exige de résister à la surprotection
- Des outils concrets existent : fiches repères HAS, charte bientraitance, comités dédiés, grilles d'évaluation
- La prévention de la maltraitance passe par une logique proactive, pas punitive (numéro 3977 en cas de besoin)
- Tous les acteurs sont concernés : direction, soignants, familles, résidents eux-mêmes
- La formation continue et l'analyse des pratiques professionnelles sont les leviers du changement durable
- L'accompagnement personnalisé transforme le "patient" en personne, avec son histoire et ses choix
- Prendre soin des soignants (symétrie des attentions) est la condition de la bientraitance des résidents





